Era a segunda vez naquela semana que eu acordava meio mole, meio travado, molhado de suor, tossindo, febre de 39,5ºC, tremendo de frio mesmo embaixo do cobertor. Meu primeiro pensamento: peguei um resfriado forte no inverno paulistano… Vou ao hospital, tomo remédio e pego um atestado para ficar em casa com o Toddy, meu vira-lata caramelo. Fim do jogo.
Mas o jogo estava só no começo, e o que aconteceu depois mudou radicalmente meus planos não só para aquele dia, mas para os seis meses posteriores. Quando finalmente saí do hospital, duas semanas depois, carregava um diagnóstico inesperado: tuberculose (TB).
Na minha cabeça, tuberculose era uma doença antiga, encontrada em múmias egípcias de 3.000 anos a.C., essencialmente perigosa nos séculos 19 e 20, e que matou o imperador D. Pedro I, poetas românticos, como Álvares de Azevedo, e um escritor acostumado aos gelados cortiços da população pobre da Inglaterra: George Orwell.
Tuberculose?
Nos últimos seis meses, durante o tratamento, decidir pesquisar a doença e descobri que, na verdade, vivemos uma “epidemia global de tuberculose” que já dura décadas, segundo a Organização Mundial da Saúde (OMS).
No total, foram 7,5 milhões de novos diagnósticos da infecção em 2022, maior número desde 1995, quando a OMS passou a monitorar o problema de perto.
Só em 2022, a doença matou 1,3 milhão de pessoas no mundo – a segunda infecção mais fatal do planeta, perdendo só para a covid-19, mas com o dobro dae mortes da Aids.
Esse índice é alto, mas a boa notícia é que ele caiu 19% desde 2015, quando a OMS lançou a Estratégia Global pelo Fim da Tuberculose, programa que reúne recomendações e metas para a erradicação da epidemia até 2035.
Todos esses dados estão no Global Tuberculosis Report, lançado em setembro do ano passado, e que compila os números de 192 países.
No Brasil, os últimos dados divulgados pelo Ministério da Saúde são de 2021, quando 5.072 pessoas morreram de tuberculose no país – maior taxa desde 2002, alta de 11% em relação a 2020. O número de diagnósticos também subiu 5,4%, atingindo 74,3 mil em 2021.
Questionei por e-mail a pasta sobre a situação da doença no Brasil, mas até a publicação deste texto não houve resposta.
Em seu relatório, a OMS afirma que os dados podem ter sido afetados pela pandemia de covid. De fato, entre 2020 e 2021 houve uma queda na maioria dos países, mas um novo crescimento no ano seguinte. No período, as pessoas evitavam sair de casa mesmo para ir ao médico, fazendo com que os diagnósticos de várias doenças despencassem.
Famoso por suas entrevistas na pandemia, o diretor-geral da entidade, Tedros Adhanom, falou sobre a “infecção milenar” que, em junho do ano passado, foi encontrada no meu pulmão direito:
“Durante milênios, nossos antepassados sofreram e morreram com tuberculose, sem saber o que era, o que a causou ou como pará-la. Hoje, temos conhecimento e ferramentas que eles sequer sonhavam. Temos compromisso político e uma oportunidade que nenhuma geração da humanidade teve: a de escrever o capítulo final na história da tuberculose.”
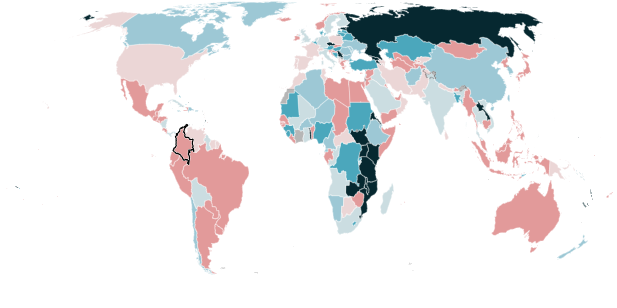
Maioria dos países da América Latina tiveram aumento de casos de TB em 2022
Variação da % de diagnósticos em comparação com 2015
O que são as micobactérias?
O início da minha história com a tuberculose é impossível de definir. Onde eu peguei? De quem peguei? Isso realmente importa?
Ela é causada pelas chamadas micobactérias (Mycobacterium tuberculosis), transmitidas por gotículas expelidas por uma pessoa com a doença ativa.
“Você pode ter pego em qualquer lugar por via respiratória, com alguém tossindo ou espirrando perto de você, no metrô, no trabalho, na rua”, explica a médica Fernanda Descio, mestre em Infectologia pela Universidade Federal de São Paulo (Unifesp), que me acompanhou desde o início da internação no Hospital Sírio-Libanês.
A OMS estima que um quarto da população mundial está infectada por micobactérias. Já o Ministério da Saúde acredita que um terço dos brasileiros têm as bactérias no corpo – cerca de 71,4 milhões de pessoas.
Os pesquisadores afirmam que cada paciente com doença ativa pode infectar outras dez pessoas. Mas meu caso foi um pouco diferente. “Um dos exames para o diagnósticos é a pesquisa de bacilos no escarro. Mas quando ele é negativo, como o seu, a transmissão é menor”, explica Descio.
Estima-se que apenas 10% dos infectados chegam a desenvolver a doença – na maioria das pessoas, as bactérias ficam em um estado conhecido como “latência”, que pode durar anos.
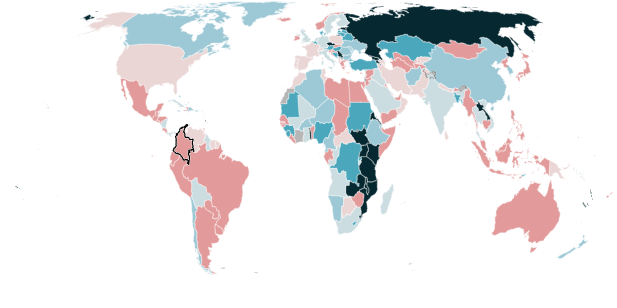
Maioria dos países das Américas tiveram aumento de mortes por TB
Variação da % do número de vítimas em comparação com 2015
O fator principal é o sistema imunológico do paciente – quanto menor for sua imunidade, maiores as chances de desenvolver a tuberculose.
“Você teve uma versão atípica e aguda da doença por conta da sua condição de imunossuprimido”, diz Descio.
Minha imunidade fica mais ou menos no subsolo em comparação com a maioria das pessoas. Isso por causa de um medicamento chamado Humira, que uso a cada 15 dias para tratar a Doença de Crohn, um distúrbio inflamatório gastrointestinal que desenvolvi há 12 anos.
Segundo os médicos, embora o Humira seja muito importante para tratar meu tipo de Crohn, um de seus efeitos colaterais é diminuir muito minha imunidade, aumentando as chances de contrair infecções atípicas e intensas.
Mas foram duas semanas de internação até descobrir o que eu tinha.
Fiz exame de escarro, raio-X, tomografia e broncoscopia. As imagens mostravam uma “mancha” em um canto do pulmão direito, mas ela não se parecia com uma tuberculose tradicional – por isso, os médicos suspeitavam até de fungos invasores.
Essas duas semanas foram passadas na cama, ansioso e entediado, tomando antitérmicos para diminuir a febre, fazendo exames de sangue todos os dias às 7h, trocando conversas aleatórias com enfermeiros e médicos, lendo o livro Febre de Bola – sobre o fanatismo do autor, Nick Hornby, pelo Arsenal -, além de acompanhando programas de TV com discussões infinitas sobre a semifinal da Copa do Brasil entre São Paulo e Corinthians em agosto passado – que terminou bem, para o alívio deste são-paulino.
Um quarto da população mundial está infectada por micobactérias, mas na maioria dos casos elas ficam ‘adormecidas’ e não causam tuberculose
Também fiquei isolado: não podia receber visitas para diminuir a chance de infectar outras pessoas com o que quer que estava acontecendo no meu pulmão. Médicos e enfermeiros usavam máscaras quando entravam no quarto.
A tuberculose só foi diagnosticada em uma biópsia: enfiam uma longa agulha do lado direito do tórax até o ponto do pulmão onde está a mancha. Um pedacinho é retirado para análise. A parte boa é que você dorme profundamente durante o exame.
E, sim, eram as micobactérias.
Como beneficiário de um plano de saúde, é claro que eu estava em uma condição de privilégio em relação à maioria da população brasileira que depende do Sistema Único de Saúde (SUS) para fazer exames, consultas e cirurgias.
Questionei a Prefeitura de São Paulo sobre o tempo médio de espera na rede pública do município para os exames de raio-X, broncoscopia e biópsia pulmonar.
Embora tenha falado sobre outros temas relacionados à tuberculose, a gestão do prefeito Ricardo Nunes (MDB) não respondeu sobre esse ponto específico.
São Paulo seguem a tendência mundial: os diagnósticos de tuberculose diminuíram na pandemia, e voltaram a crescer depois. No ano passado, foram registrados 7.106 casos na cidade – alta de 8% em comparação com 2022.
‘Em febre constante’
Eu ainda tinha febre alta na maior parte do tempo: era mais ou menos como ficar de ressaca por vários dias seguidos, com torpor involuntário e calafrios de vez em quando. Longe de todo mundo, o termômetro e os antitérmicos eram meus amigos mais próximos.
Também era comum acordar encharcado de suor, a ponto de precisar trocar lençois e cobertores na madrugada. Esse processo é chamado pelos médicos de “sudorese” – mecanismo do corpo que regula a temperatura para proteger os órgãos do superaquecimento.
Depois da biópsia, eu tinha um diagnóstico. Mas e agora? O que fazer a partir daí?
Os médicos decidiram que eu já poderia me tratar em casa. Saí do hospital com a mesma alegria que meu cachorro na hora de passear.
Até por volta de 1940, acreditava-se que a tuberculose estava relacionada ao clima e à higiene – muitos doentes eram enviados para se tratar em regiões montanhosas e frias, como os Alpes Suíços e Campos do Jordão, no interior de São Paulo.

Fonte: Ministério da Saúde/SVSA – Sistema de Informação de Agravos de Notificação
Dados atualizados em Outubro de 2023, sujeitos a revisão.
O tratamento efetivo, no entanto, é feito com antibióticos: rifampicina, isoniazida, pirazinamida e etambutol. Todos eles são distribuídos pelo SUS gratuitamente, e não são vendidos em farmácias.
Seja você um tuberculoso pobre, de classe média ou rico, será preciso ir até uma Unidade Básica de Saúde (UBS) para retirar os comprimidos – no meu caso, o posto da praça do Patriarca, em frente à Prefeitura de São Paulo.
Feito corretamente, o tratamento dura seis meses e costuma ser bastante eficaz: a chance de cura é de 95%, segundo o Ministério da Saúde.
O infectologista Hélio Arthur Bacha, consultor-técnico da Sociedade Brasileira de Infectologia (SBI), diz que a distribuição gratuita dos medicamentos e o acompanhamento do SUS “são fatores que evitam que, no Brasil, existam problemas de resistência das micobactérias aos antibióticos.”
“O SUS foi quem salvou o Brasil desse problema que afeta muitos países pobres, como a Índia, onde a taxa de mortes é bem maior. Quando há dificuldade de acesso ao tratamento, criam-se novas cepas de micobactérias resistentes, aumentando a gravidade da doença e gerando mais vítimas”, diz.
Nos dois primeiros meses, eu precisava tomar quatro comprimidos de uma vez, pela manhã, em jejum, uma hora antes de comer qualquer coisa. Essa fase é chamada de “intensiva”. Posteriormente, passei para duas pílulas diárias por quatro meses, na fase de “monitoramento.”
Era como jogar uma bomba no estômago, que explodia e misturava mal-estar, náusea e angústia – mais ou menos como ser obrigado a ver repetidamente o gol do Bruno Henrique, do Flamengo, que abriu o placar contra o São Paulo na final da Copa do Brasil.
Custos catastróficos da tuberculose
“A tuberculose é uma doença de pobre, e por isso sofre preconceito e falta de vontade política para resolver o problema”, diz Hélio Bacha.
“Ela afeta principalmente a população marginalizada: moradores de rua, dependentes de drogas, presidiários, prostitutas, imigrantes, alcoólatras… São pessoas com outros problemas de saúde, como Aids, com imunidade baixa, que vivem em lugares precários.”
“Por muito tempo se culpou o paciente pelos ‘maus hábitos’, e ele também acaba se culpando. Mas ninguém tem que se sentir culpado por ficar doente: a epidemia ainda mata milhões por questões mais profundas de relações sociais. Você deu sorte de ter acesso a exames rápidos, que aceleraram diagnóstico e tratamento. Se não fosse assim, com uma infecção aguda, poderia ter morrido sem saber o que tinha”, diz o infectologista.
Segundo os pesquisadores, um dos problemas que agravam a doença é o abandono do tratamento. Em São Paulo, por exemplo, 18% dos pacientes diagnosticados em 2022 desistiram antes de serem curados, segundo a Prefeitura.
“A pessoa precisa perceber que a vida dela está em risco. Mas como fazer isso se ela quer usar crack toda hora, vive na rua, depende da prostituição, não tem perspectiva? Não é uma tarefa fácil”, diz Bacha, que trabalha com tuberculose há décadas.
Outro fator é apontado como causa para o abandono: a carga financeira.
Um estudo liderado pela epidemiologista Ethel Maciel, professora Universidade Federal do Espírito Santo (UFES) e secretária em Vigilância em Saúde e Ambiente do governo Lula, mostrou que 48% das famílias afetadas pela tuberculose enfrentam os chamados “custos catastróficos” – isso significa que pelo menos 20% da renda familiar é comprometida pela doença.
“Entre os custos, destacam-se a perda de renda devido à incapacidade de trabalhar durante o tratamento, gastos com transporte para acesso aos serviços de saúde, despesas com medicamentos, e custos indiretos relacionados ao cuidado e suporte aos pacientes”, aponta o estudo.
Em nota, a Prefeitura de São Paulo explica sua estratégia para fomentar o tratamento e impedir a evasão:
“As UBSs executam as ações de busca por sintomáticos respiratórios com coleta de escarro, consultas e exames mensais, avaliação de contatos, entrega de medicamentos e tratamento diretamente observado (TDO), enquanto a medicação é administrada diariamente por um profissional de saúde da unidade.”
Vacinação
A única vacina usada contra a tuberculose foi desenvolvida em 1921: a chamada BCG, dada em bebês recém-nascidos, deixando aquela marquinha no braço. Porém, o imunizante só evita tipos mais graves da doença, que também pode afetar outros órgãos, como coração, cérebro e olhos.
Coincidentemente, nos últimos anos escrevi – junto com minha colega Mariana Alvim – uma série de reportagens sobre problemas de produção e distribuição da BCG no Brasil.
A única fábrica da vacina no país, da Fundação Ataulpho de Paiva, no Rio de Janeiro, foi interditada pela Anvisa, gerando até um racionamento do imunizante em 2022 e uma intervenção do governo federal na entidade. Um novo complexo está em construção há mais de três décadas – ele nunca chegou a funcionar, mesmo com milhões em financiamento público.
Segundo o Ministério da Saúde, em 2021, o Brasil teve sua menor taxa de cobertura de BCG, com a vacinação de 79,5% dos bebês de até um ano de idade. Em 2011, esse índice era de 100%.
Por outro lado, o cenário da vacina para a tuberculose pulmonar pode mudar em breve: uma candidata promissora é a M72, desenvolvida pela empresa GSK com financiamento da Fundação Bill e Melinda Gates. Segundo reportagem do The New York Times, ela está na última fase de testes clínicos.
Fim do jogo
A febre demorou quase dois meses para diminuir e, por fim, desaparecer. Já a tosse ainda volta de vez em quando, lembrando que meu pulmão direito nunca mais será o mesmo. Da tuberculose ficam as cicatrizes, mas daqui pra frente é só manter o monitoramento.
Passei por consultas quinzenais com a infectologista Fernanda Descio, que me examinava, analisava novos exames e sempre respondia a perguntas aleatórias sobre a tuberculose: “Você acha que eu peguei a bactéria de um morador de rua ou de um colega de trabalho?”. A verdade é que pouco importa, porque as micobactérias estão por aí, circulando há milênios, matando mais do que as guerras.
Em uma manhã de janeiro, sentado em um banco no Regent’s Park, em Londres, tomei os últimos dois comprimidos do tratamento. Fazia 4ºC na cidade, esquilos corriam pelos troncos de árvores sem folhas e o vento gelado inundava meus pulmões de esperança. Tchau, tuberculose! Nos vemos por aí, micobactérias.
Foi mais ou menos como assistir pela primeira vez ao golaço do Rodrigo Nestor, aos 49’ do primeiro tempo, empatando o jogo para o São Paulo na final da Copa do Brasil. O empate é nosso. Gol do título.