O Brasil ultrapassou a marca de mais de 1 milhão de casos prováveis de dengue apenas nos dois primeiros meses de 2024.
A doença transmitida pelo Aedes aegypti já é classificada como uma emergência de saúde pública em seis Estados e no Distrito Federal.
Por trás desse fenômeno, estão diversos fatores, como as mudanças climáticas, a urbanização desenfreada e a perda de controle sobre os criadouros do mosquito.
A dengue é uma dor de cabeça antiga no Brasil — são registrados surtos importantes no país pelo menos desde os anos 1980. Ela também está se tornando uma preocupação em outras partes do globo, inclusive em nações ricas da Europa e da América do Norte.
E é curioso notar que, nesse meio tempo, o tratamento da doença pouco mudou: ele consiste basicamente em fazer repouso, reforçar a hidratação, tomar remédios que aliviam os sintomas e ficar atento aos sinais de alarme para a complicação do quadro, quando há necessidade de suporte hospitalar.
Nessas quatro décadas e meia, não foi lançada nenhuma opção terapêutica para lidar diretamente com essa infecção.
Mas isso pode mudar em breve: cientistas e empresas farmacêuticas estão numa verdadeira corrida para encontrar remédios que sejam capazes de agir contra esse vírus, ou ao menos minimizar o estrago que ele é capaz de fazer no corpo da gente.
A BBC News Brasil conversou com especialistas no tema, que compartilharam os principais desafios dessas pesquisas e as perspectivas para que a dengue finalmente tenha um remédio para chamar de seu.
‘Como um tsunami’
Para entendermos a dificuldade em encontrar medicações contra a dengue, é preciso antes dar um passo para trás e conhecer o caminho que esse vírus faz pelo organismo.
Como provavelmente você já sabe, ele entra no corpo através da picada do mosquito Aedes aegypti — e o patógeno já começa a agir nas próprias células da pele.
“Falamos aqui de um vírus de RNA, o que significa que ele vem pronto para se multiplicar dentro das nossas células”, explica o virologista Rômulo Neris, professor da Universidade Federal do Rio de Janeiro (UFRJ).
Alguns outros vírus, como os causadores de varíola e HIV, por exemplo, possuem uma composição distinta e precisam passar por algumas etapas antes de “sequestrar” o maquinário de nossas células para produzir novas cópias de si mesmos.
Na prática, o fato de o vírus da dengue já vir “pronto para o combate” facilita demais as coisas para ele — e as dificulta para nós.
“Logo após a picada, ele invade as células da pele e também algumas unidades do sistema imunológico que atuam como sentinelas nesta região”, detalha o especialista.
A partir daí, o patógeno da dengue cria novas cópias com bastante rapidez.
“O crescimento é exponencial. Partindo de uma, duas ou dez partículas virais, são geradas entre 20 e 200 mil novas unidades de um dia para o outro”, observa Neris.
O interior da célula infectada fica tão lotada de vírus que uma hora ela não aguenta, estoura e morre. Isso libera as milhares de partículas de dengue pelo organismo, para que elas possam encontrar uma nova célula e repetir esse trabalho.
É claro que essa bagunça toda não passa despercebida pelo sistema imunológico. As células de defesa tentam conter o estrago — mas, às vezes, a reação delas é tão exagerada que prejudica o funcionamento de alguns órgãos importantes, como os rins e o coração.
E essa velocidade toda transparece nas manifestações clínicas da enfermidade.
“Esse vírus produz uma doença de manifestação muito rápida e aguda. A covid-19, por exemplo, costuma apresentar complicações a partir do sétimo dia da infecção. Na dengue, isso pode acontecer no terceiro dia”, compara o médico Kleber Luz, da Sociedade Brasileira de Infectologia.
“Falamos de um processo que acontece rápido, como se fosse um tsunami”, complementa ele.
“A dengue é uma doença muito dinâmica. Num dia, o paciente parece estar bem, sem nenhum sinal de gravidade e, no outro, a situação pode mudar e surgir uma complicação”, concorda o médico André Siqueira, do Instituto Nacional de Infectologia Evandro Chagas (INI-Fiocruz).
Tudo isso representa um enorme desafio ao desenvolvimento de novos remédios: para que um tratamento funcione, ele precisaria ser aplicado no momento preciso, logo no primeiro ou no segundo dia, antes do vírus se replicar demais ou a doença se complicar.
E o diagnóstico também forma uma barreira. Atualmente, a suspeita de dengue só é levantada quando o indivíduo tem pelo menos dois dias seguidos de febre, quando essa eventual “janela terapêutica” já está prestes a expirar.
Para completar, não há um exame capaz de predizer quais indivíduos vão desenvolver as complicações da infecção e quais se recuperarão depois de alguns dias com sintomas leves, sem maiores problemas.
A dengue grave — antes chamada de dengue hemorrágica, nome que caiu em desuso porque a hemorragia não é a única manifestação de algo mais sério relacionado à doença — costuma ser mais frequente em crianças, idosos e portadores de doenças crônicas (como diabetes, hipertensão e obesidade). Mas ela pode acometer qualquer pessoa infectada com esse vírus.
Ou seja: uma junção de fatores (desenvolvimento súbito de sintomas + falta de diagnóstico precoce + ausência de métodos para determinar o risco de ter a dengue grave) representam grandes dificuldades na hora de desenvolver novos fármacos específicos contra a dengue.
E aqui não podemos ignorar também o fato de a dengue ser uma doença negligenciada, que historicamente afeta mais os países pobres, especialmente de América Latina, África e Sudeste Asiático.
“A gente vê uma falta de investimentos na dengue, pois trata-se de uma doença relacionada à pobreza, que muitas vezes não atrai a atenção de financiadores e da indústria farmacêutica”, destaca Siqueira, que também é vice-presidente da Sociedade Brasileira de Medicina Tropical.
Mas esse cenário começou a mudar um pouco recentemente, como você confere a seguir.
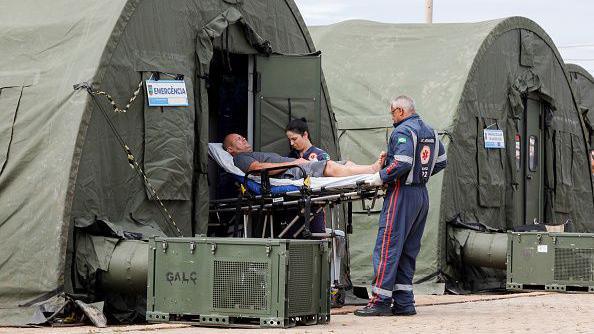
Situação de emergência em saúde pública exigiu que alguns Estados criassem hospitais de campanha para lidar com aumento de casos de dengue
Uma nova esperança contra a dengue?
Um artigo publicado no periódico acadêmico Nature destaca que, no ano 2000, foram diagnosticados 500 mil casos de dengue no mundo inteiro.
Já em 2023, esse número ultrapassou a casa de 6 milhões — um crescimento de 12 vezes em pouco mais de duas décadas.
A Organização das Nações Unidas (ONU) lembra que metade da população global corre o risco de contrair esse vírus — e as mudanças climáticas contribuem para piorar cada vez mais essas perspectivas daqui em diante.
Afinal, as temperaturas mais quentes ampliam a área de atuação do Aedes aegypti. Não é coincidência que esse mosquito começou a circular com mais frequência em regiões que antes possuíam um clima temperado, como o sul dos Estados Unidos e partes da Europa, caso de Itália e França.
“No Brasil, a região Sul foi poupada da dengue nas últimas décadas. Mas, nos anos recentes, vimos surtos e até epidemias nesses Estados”, lembra Siqueira.
O infectologista acrescenta que, além do aumento da temperatura, a urbanização descontrolada — marcada pela falta de saneamento básico e a criação de reservatórios de água desprotegidos que servem de criadouro para o Aedes — representa outra grande oportunidade de expansão da dengue.
“Além disso, a rápida circulação de pessoas de um lado para o outro do globo facilita a chegada de vírus a novas regiões”, pontua ele.
Todo esse cenário deu mais urgência à procura de novas soluções para tratar a dengue.
E um dos projetos a encarar esse desafio foi a Iniciativa Medicamentos para Doenças Negligenciadas (DNDi, na sigla em inglês), uma organização sem fins lucrativos com sede na Suíça que, como o próprio nome sugere, reúne investimentos e esforços para desenvolver tratamentos contra enfermidades que não recebem tanta atenção de outros setores da sociedade.
Desde 2022, a entidade possui um grupo específico para encontrar medicações contra a dengue.
O projeto envolve pesquisadores de Brasil, Tailândia, Malásia e Índia.
O médico Sergio Sosa-Estani, diretor da DNDi na América Latina, destaca que a busca pelas novas medicações contra a dengue está dividida em três eixos principais.
O primeiro deles envolve a estratégia de reposicionamento de drogas. Em suma, os cientistas reavaliam os remédios que já estão testados e aprovados contra outras doenças, para ver se eles poderiam ter algum tipo de ação contra a dengue.
“A princípio, isso facilitaria e agilizaria o processo, pois estamos falando de moléculas que já passaram por outros testes anteriormente”, resume o especialista.
Algumas opções farmacêuticas — como a cloroquina e a ivermectina, por exemplo — foram submetidas a essa reavaliação, mas não mostraram resultados sólidos contra a dengue, complementa Siqueira.
O segundo eixo citado por Sosa-Estani envolve a criação de antivirais inéditos, que bloqueiem ou desacelerem de alguma maneira a replicação do vírus da dengue no nosso organismo.
E o terceiro se concentra em descobrir tratamentos, como alguns fármacos da classe dos anticorpos monoclonais, que amenizem a resposta do sistema imunológico, de modo a não gerar uma inflamação tão grande e danosa ao organismo.
“Estamos com algumas moléculas em pesquisas na fase pré-clínica e esperamos anunciar novidades sobre elas nos próximos meses, ainda no primeiro semestre de 2024”, adianta o pesquisador.
A fase pré-clínica citada por Sosa-Estani é aquela que acontece na bancada dos laboratórios, em que a substância com potencial terapêutico é avaliada em células e cobaias.
Se os resultados forem satisfatórios, o trabalho evolui para a fase clínica, dividida em três etapas, em que a eficácia e a segurança do produto são avaliadas em voluntários
Além dos projetos da DNDI, algumas farmacêuticas também compartilharam novidades no tratamento da dengue durante os últimos meses.
Em outubro de 2023, a farmacêutica Janssen publicou os resultados de um estudo clínico com uma molécula chamada JNJ-1802. Trata-se do primeiro antiviral desenvolvido para prevenir a dengue que mostrou resultados positivos em seres humanos.
A avaliação ainda pontuou que o composto foi bem tolerado e mostrou-se seguro.
Ele agora segue para outras fases de pesquisa, com o objetivo de comprovar que realmente pode ser uma ferramenta para lidar com a dengue.
Já o laboratório Novartis começou nas últimas semanas um estudo clínico com o EYU688, uma molécula que atua contra uma das proteínas presentes na estrutura desse vírus. O trabalho deve terminar em junho de 2025.
Neris destaca que essas pesquisas são em parte influenciadas pelos aprendizados da pandemia de covid-19, onde os especialistas precisaram desenvolver ferramentas e acumularam conhecimentos sobre como buscar novas soluções farmacêuticas.
“Hoje em dia, conseguimos fazer a prospecção de diversas substâncias por meio de ferramentas computacionais. Usamos equipamentos para saber se uma molécula pode funcionar, sem a necessidade de fazer ensaios e testá-la em milhares de células”, destaca ele.
Sosa-Estani conta que outro fenômeno recente dá apoio aos estudos de novas medicações: a inteligência artificial.
“Usamos essa tecnologia para identificar possíveis alvos terapêuticos e saber onde podemos melhorar”, resume ele.
O infectologista Kleber Luz reforça que, além das barreiras citadas anteriormente, esses testes e avaliações de novas substâncias também precisam lidar com a sazonalidade da dengue, que costuma ser frequente nos meses de calor, quando há mais chuva e os mosquitos conseguem se reproduzir com facilidade nos reservatórios de água parada.
“Portanto, temos poucas perspectivas no curto ou médio prazo para a chegada de novos tratamentos”, opina o especialista, que também é professor na Universidade Federal do Rio Grande do Norte (UFRN).
Já Siqueira acredita que, com o aumento de casos e das regiões atingidas pelo Aedes, a tendência é de mais investimento e atenção na dengue daqui para frente.
“Boas novidades para o tratamento da dengue devem surgir nos próximos cinco ou dez anos”, contrapõe ele.
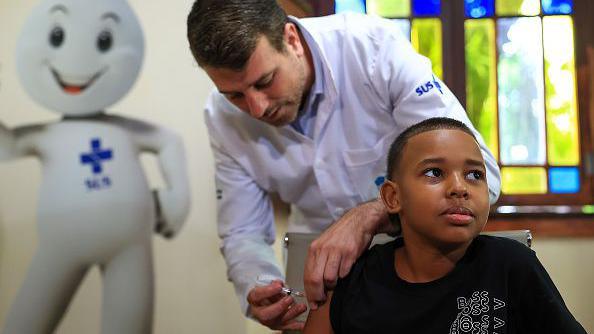
Vacinação contra a dengue é vista como boa notícia — mas sozinha não será suficiente para conter as epidemias
Para fechar o cerco
Embora os últimos anos tenham sido marcados por surtos históricos de dengue no Brasil, vale ressaltar que também tivemos algumas notícias positivas nessa área.
A principal delas foi a chegada da primeira vacina contra esse vírus na rede pública. A campanha começou nas últimas semanas, ainda que esteja restrita a poucas cidades e a um público-alvo reduzido, por causa da falta de um número maior de doses disponíveis no momento.
Também tivemos resultados promissores com o chamado método Wolbachia. Para resumir, uma bactéria é inserida no sistema digestivo do Aedes e impede a transmissão de vírus por esse mosquito.
Os testes, que ainda estão em andamento, inclusive em algumas localidades do Brasil, mostraram que essa abordagem é capaz de reduzir o número de casos da infecção.
E aqui não podemos nos esquecer, claro, da velha (e ainda efetiva) tática de eliminar os criadouros do agente transmissor. Acabar com os depósitos de água, por menor que eles sejam, continua a ser uma prática necessária, que pode fazer a diferença em surtos e epidemias.
Mas será que, num cenário em que as ações preventivas contra o mosquito e o vírus da dengue ganharam reforços de peso, ainda é preciso pensar em novos tratamentos?
Os especialistas ouvidos pela BBC News Brasil dizem que sim.
Num artigo publicado em dezembro do ano passado, Siqueira, Sosa-Estani e outros pesquisadores lembram que a vacina contra a dengue aprovada tem uma eficácia de 84,1% contra hospitalizações e 70% contra o desenvolvimento das formas graves da doença.
Isso significa que, por mais bem-vinda que seja, ela não protege 100% das pessoas (como nenhum outro imunizante disponível faz, diga-se).
Portanto, mesmo que a vacinação reduza os números de casos e internações no futuro, ainda haverá demanda de remédios para aqueles pacientes que tiverem dengue grave, com complicações.
“Há uma necessidade urgente de descobrir tratamentos seguros e efetivos que previnem a progressão da dengue”, destacam os autores.
Essas novas medicações entrariam, portanto, como mais um elemento para “fechar o cerco” contra a doença transmitida pelo Aedes.
“Precisamos de uma série de soluções que, em diferentes etapas, e junto com a organização adequada dos serviços de saúde, podem ter um impacto grande nessa doença”, diz Siqueira.
Enquanto esse dia não chega, Luz pede que as pessoas fiquem atentas aos sinais de que a dengue pode estar se agravando — e procurem um atendimento médico o mais rápido possível.
“Se o paciente com suspeita de dengue começa a ter dor abdominal, náuseas e vômitos, ele deve ir imediatamente ao serviço de saúde”, orienta ele.
Ao receber o suporte necessário na clínica ou no hospital, é possível minimizar os estragos e buscar uma recuperação satisfatória.